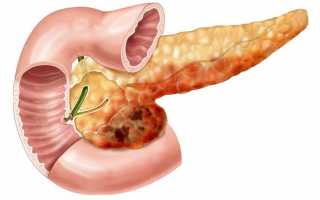
Некроз поджелудочной железы является следствием осложнения панкреатита, протекающего в острой или хронической форме. Если лечение затягивается или начато не вовремя, то это может привести к летальному исходу.Чтобы этого не допустить, необходимо знать причины и признаки развития заболевания.
Как развивается панкреонекроз
У больных панкреонекрозом развитие патологии может происходить постепенно или стремительно, но всегда в 3 этапа:
- На начальной стадии в крови появляются токсические вещества бактериального происхождения.
- Происходит абсцесс тканей поджелудочной железы и близ лежащих органов.
- Начинаются гнойные патологические изменения в тканях поджелудочной железы и соседних органов.
По распространенности заболевание можно разделить на очаговый и обширный некроз. Первый подразумевает протекание болезни только в поджелудочной железе, а во втором случае омертвление может распространиться и на другие органы.
Мнение врачей:
Некроз поджелудочной железы – это серьезное состояние, при котором ткани железы начинают разрушаться из-за недостаточного кровоснабжения или воспаления. Врачи отмечают, что причинами некроза могут быть панкреатит, тромбоз сосудов, травмы или инфекции. Это состояние требует немедленного вмешательства специалистов, так как может привести к осложнениям, включая инфекции, кисты или даже сепсис. Лечение некроза поджелудочной железы обычно включает в себя госпитализацию, интенсивную терапию, а в некоторых случаях может потребоваться хирургическое вмешательство. Важно обратиться к врачу при первых признаках проблем с поджелудочной железой, чтобы своевременно предотвратить развитие некроза и минимизировать возможные осложнения.

Этиология явления
В большинстве случаев причинами некроза поджелудочной железы становится злоупотребление спиртными напитками, переедание, частое употребление жареной, острой и жирной пищи при панкреатите. На развитие заболевания могут повлиять следующие факторы:
- язва желудка;
- желчнокаменная болезнь;
- инфекционные заболевания с тяжелыми осложнениями;
- травмы или оперативное вмешательство, проводимое в области брюшной полости.
Симптоматические проявления
Основные симптомы панкреонекроза — это болевые ощущения в левом верхнем подреберье, нередко проявляющаяся боль отдается под лопатками, в подложечной области, а также в спине и боках. Характер боли обычно разнообразный, чаще всего умеренный, но усиливающийся после приема пищи.
Иногда после еды у больного может наблюдаться сильная тошнота с рвотой.
При некрозе поджелудочной железы наблюдаются и такие симптомы , как сильное вздутие живота из-за повышенного газообразования, кожные покровы краснеют, на животе, ягодицах и боках могут появляться синяки. Могут развиться желудочно-кишечные кровотечения. Нередко при панкреонекрозе наблюдаются и не связанные на первый взгляд с этим заболеванием симптомы: обезвоживание организма, для которого характерны сухость и упругость кожи, постоянная жажда, повышение температура и артериального давления, иногда у больного может путаться сознание, вследствие чего начинается бред.

Опыт других людей
Некроз поджелудочной железы – это серьезное состояние, при котором ткани поджелудочной железы начинают разрушаться из-за недостаточного кровоснабжения или воспаления. Люди, столкнувшиеся с этим состоянием, описывают его как крайне болезненный и опасный. Симптомы включают сильные боли в верхнем животе, тошноту, рвоту, лихорадку. Многие отмечают, что некроз поджелудочной железы требует немедленного медицинского вмешательства и госпитализации. Люди подчеркивают, что важно обращаться к врачу при первых признаках, чтобы избежать осложнений и спасти жизнь.
Диагностические мероприятия
Диагноз некроз поджелудочной железы устанавливается в основном исходя из жалоб пациента и сданных им анализов, при помощи которых можно не только определить наличие заболевания, но и установить причину его развития. Для диагностики заболевания врач направляет на лабораторные анализы (общий анализ крови и мочи). Кроме этого пациенту необходимо пройти ряд обследований: компьютерную и магниторезонансную томографию, ультразвуковое исследование, ангиографию и лапароскопию.

Принципы лечения
Диагностировать панкреонекроз удается на начальной стадии развития заболевания. Терапия лекарственными препаратами назначается индивидуально для каждого пациента. Больному предписывается строгая диета, которую необходимо неукоснительно соблюдать, а также голодание в лечебных целях. Для лечения некроза поджелудочной железы назначаются спазмолитические препараты, иммуностимуляторы, противоферментные и антибактериальные средства. Операция при панкреонекрозе на начальной стадии заболевания не проводится, так как на ранних сроках невозможно точно определить, место образования некроза.
Операция назначается в тяжелых, если лечение медикаментозными препаратами не дало положительных результатов. Проводиться операция может двумя способами — лапароскопическим или лапаротомическим. При лапароскопии все вмешательство проводится через небольшой разрез в брюшной полости введенным через него лапараскопом. Лапаротомический метод выполняется через обычный хирургический разрез в брюшной полости. Во время оперативного вмешательства проводится полное иссечение той части поджелудочной железы, которую поразила гангрена. Терапия некроза поджелудочной железы предусматривает лечение в стационарных условиях под постоянным наблюдением специалистов.
Специальная диета
Лечебная диета при панкреонекрозе — это основа лечения, назначается в самом начале заболевания и в послеоперационный период. Для полного выздоровления продолжительность диеты должна составлять не менее полугода. Рацион при лечении панкреонекроза должен обеспечить частое поступление пищи в организм небольшими порциями.
В первые дни с начала проявления заболевания и сразу после операции врачи назначают нулевой стол, то есть больному ничего нельзя есть и пить. Все необходимые питательные вещества и витамины больной получает через кровь. Подобное питание называют парентеральным, обычно в состав такой диеты входят лекарственные препараты, вводимые в кровь (глюкоза 20%, раствор аминокислот, инсулин и жирные эмульсии). Очень важно, чтобы больной в период голодания не чувствовал запаха еды, так как даже это может спровоцировать организм на выработку ферментов.
При некрозе поджелудочной железы нельзя употреблять жареную, жирную, острую, соленую, копченую и маринованную пищу.
Рекомендуется отказаться от курения и употребления алкоголя.
Свежий хлеб и другие мучные изделия в свежем виде запрещены. Рекомендовано употреблять только подсушенные хлебобулочные изделия. Диета исключает сдобу, из выпечки можно есть несладкое галетное печенье.
При некротическом панкреатите в первое время рекомендовано употреблять только первые блюда, овощи необходимо измельчать, не должно быть никаких кусочков. Супы можно готовить с рисом, вермишелью, овсяной и гречневой крупой, для жирности в готовое блюдо можно добавить не более 1 ч.л. сметаны или небольшой кусок сливочного масла на порцию, но не ранее 1-2 недель после выхода из больницы.
Мясо и рыбу при некротическом панкреатите можно употреблять, но предпочтение нужно отдавать постным нежирным сортам (телятина, крольчатина, говядина, курятина и индюшатина, щука). Мясные и рыбные бульоны можно есть не ранее чем через 4 недели после выписки из больницы. Можно есть только белковые омлеты без добавления желтков.
Одними из самых необходимых продуктов потребления при панкреатите являются молоко, свежий нежирный творог и другие кисломолочные продукты. Фрукты можно употреблять только очень спелыми и мягкими или в виде муссов и желе. Из напитков желательно пить некрепкий чай, компоты из сухофруктов.
Диета при панкреонекрозе и после излечения рассчитана на полгода. Часто больные привыкают к такому питанию настолько, что продолжают правильно питаться на протяжении всей оставшейся жизни.
Дальнейшие прогнозы
Некроз поджелудочной железы — заболевание опасное, и прогноз неутешительный. Даже если патология была обнаружена вовремя и быстро проведены все терапевтические мероприятия, смертность достигает 50-70%.
Есть шанс вылечиться окончательно, но это зависит от возраста больного, степени тяжести заболевания, как быстро и какие меры были оказаны при терапии и были ли какие-либо осложнения во время лечения.
Даже при том, что прогноз благоприятный, и пациент полностью выздоровел, ему дают инвалидность или настоятельно рекомендуют сменить место работы. В основном это касается профессий, связанных с физическими нагрузками, частыми стрессовыми ситуациями или тех мест работы, где нет возможности соблюдать диету.
Если после такого тяжелого заболевания, как некроз поджелудочной железы, больному удалось окончательно выздороветь, то необходимо помнить о том, что всю жизнь больному нужно следить за соблюдением диеты, потому что от правильного питания зависит продолжительность жизни.
Частые вопросы
Сколько живут с некрозом поджелудочной железы?
По статистике смертность при некрозе поджелудочной железы достигает 80%. Прогноз во многом зависит от адекватной тактики лечения, своевременного хирургического вмешательства.
Чем грозит некроз поджелудочной железы?
Некроз поджелудочной железы может быть инфицированным или неинфицированным (стерильным). Некроз поджелудочной железы может приводить к недостаточности других органов, таких как легкие и почки, и является жизнеугрожающим заболеванием.
Можно ли выжить с диагнозом панкреонекроз?
По последним медицинским данным, число случаев панкреонекроза за несколько лет заметно выросло. Смертность при этом заболевании составляет 50-80% и в большинстве случаев зависит от скорости оказания помощи человеку и его своевременного обращения к врачу.
Почему возникает панкреонекроз?
Панкреонекроз — это острое патологическое состояние, при котором происходит отмирание тканей поджелудочной железы пациенты. Расстройство в подавляющем большинстве случаев развивается как осложнение панкреатита, воспалительного процесса со стороны поджелудочной железы.
Полезные советы
СОВЕТ №1
При первых признаках боли в области живота, рвоты, лихорадки и других симптомах, обратитесь к врачу для диагностики и своевременного лечения некроза поджелудочной железы.
СОВЕТ №2
При диагнозе некроза поджелудочной железы строго соблюдайте рекомендации врача по лечению, диете и режиму питания, чтобы избежать осложнений и ускорить выздоровление.