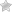Гемолитическая болезнь новорожденных — является тяжелой патологией, имеется риск возникновения в период внутриутробного развития или после рождения (уже в первые часы).
Патология достаточно распространенная (встречается в 0,6%).ГБН — тяжелая болезнь, сопровождающаяся распадом красных кровяных телец, связана с несовместимостью крови плода и матери.
Причины
Чаще причиной гемолитической болезни новорожденных становятся:
- Отсутствие совместимости у плода и матери по резус-фактору крови. Когда у матери с отрицательным резусом ребенок наследует положительный резус-фактор от отца, происходит резус-конфликт. Риск его возникновения повышается после переливания женщине резус-положительной крови или повторных беременностей.
- Несовместимость по группе крови, когда мать имеет первую группу крови, а плод другую. Иногда патология поражает даже первую беременность, хотя в этом случае отличается менее тяжелым течением.
- У несовместимости отсутствует связь с группой крови, причиной конфликта становятся другие антигены.
Среди остальных причин — у будущей мамы из-за погрешностей в питании, имеющихся патологий в хронической форме, вредных привычек барьерные функции плаценты нарушаются.
Мнение врачей:
Гемолитическая болезнь новорожденных, вызванная несовместимостью группы крови между матерью и плодом, требует внимательного медицинского вмешательства. Врачи подчеркивают, что ключевым моментом в лечении этого состояния является своевременная диагностика и определение степени тяжести заболевания. Чаще всего применяется терапия путем переливания совместимой группы крови или проведения процедуры обменной трансфузии.
Однако, несмотря на эффективность современных методов лечения, гемолитическая болезнь может оставить серьезные последствия для здоровья ребенка. В частности, повреждение органов, анемия и задержка в развитии могут возникнуть в результате высокого уровня билирубина в крови. Поэтому важно проводить регулярное наблюдение за состоянием малыша после лечения и своевременно корректировать возможные осложнения.

Признаки
Гемолитическая болезнь может не проявляться в период беременности, иногда наблюдаются признаки, по своим проявлениям похожие на гестоз. У плода патология может иметь несколько форм:
- желтушная;
- анемическая;
- отечная.
Иногда случается внутриутробная гибель после 20 недель, связанная с атакой на ткани плода антител матери. На проявления влияет форма патологии.
Желтушная форма
Данная разновидность патологии встречается чаще других (по статистике в 88% случаев). Гемолитический синдром может иметь следующие проявления:
- желтуха (кожные покровы и слизистые изменяют окраску под воздействием скопившегося билирубина);
- анемия;
- увеличенные в размерах селезенка и печень;
- рефлексы и тонус мышц снижены;
- новорожденный становится вялым.
Желтуха появляется после рождения ребенка (в первые часы или спустя 1-2 дня). При раннем возникновении желтухи заболевание протекает тяжело. Через 7-8 дней могут наблюдаться симптомы холестаза:
- кожные покровы приобретают зеленоватый оттенок;
- каловые массы обесцвечиваются;
- урина приобретает темную окраску;
- прямой билирубин в крови увеличивается.
Опыт других людей
Гемолитическая болезнь новорожденных, вызванная несовместимостью группы крови между матерью и плодом, требует внимательного лечения. Специалисты обычно применяют процедуру под названием обменная трансфузия, при которой заменяется кровь ребенка на совместимую с его организмом. Это помогает предотвратить разрушение красных кровяных клеток и снизить риск осложнений. Однако, даже при своевременном лечении, гемолитическая болезнь может оставить негативные последствия для здоровья ребенка, такие как анемия, желтуха или повреждение органов. Поэтому важно проводить регулярное наблюдение и консультации у врачей для своевременного выявления и лечения любых осложнений.
Ядерная желтуха
Данная форма развивается, когда в крови увеличиваются показатели непрямого билирубина (до 300 мкмоль/л). Для патологии характерно поражение подкорковых ядер головного мозга. В развитии этого варианта желтухи различают 4 этапа:
- интоксикация (проявляется потерей аппетита, рвотой, двигательной слабостью, монотонным криком);
- поражение ядер (характеризуется тремором, напряженностью мышц затылка, внешним искривлением родничка, снижением частоты сердечных сокращений, исчезновением ряда рефлексов, резким криком);
- мнимое благополучие (клиническая картина улучшается);
- осложнения ГБН (парезы, параличи, ДЦП, отсутствие слуха, замедление развития и другие) появляются через 1-5 месяцев.

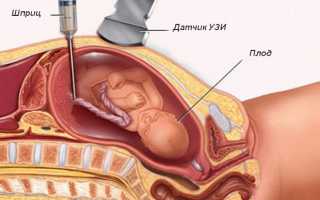
Отечная форма
Это форма, которую считают особенно тяжелой, ее развитие начинается еще в материнской утробе. Из-за уничтожения эритроцитов развивается анемия, отекают ткани, процессы обмена нарушаются, понижается уровень белка.
Если при беременности ГБН развивается на ранних сроках, иногда случается выкидыш. Если ребенок выживает, он рождается бледным, с выраженными отеками. Для данной формы заболевания младенца характерными являются следующие признаки:
- анемия;
- увеличенные размеры селезенки и печени;
- уровень билирубина может быть нормальным или увеличенным.
При отечной форме, кроме выкидышей, случается мертворождение и гибель детей.
Анемическая форма
Такая форма в сравнении с другими является легкой. Болезнь у новорожденных развивается в первые 7 дней после появления на свет. Побледнение кожных покровов замечают не всегда, поэтому диагностировать патологию могут лишь спустя 2-3 недели.
Характерные симптомы:
- большой живот;
- вялые мышцы;
- увеличенные селезенка и печень;
- приглушенные тона сердца;
- тяжелая анемия;
- расстройство дыхания.
Такая патология легко поддается лечению и может не повлечь негативных эффектов для ребенка.
Диагностика
Определить, имеется ли гемолитическая болезнь, удается уже в период беременности. Для диагностики используют несколько методов:
- При сборе анамнеза уточняют количество беременностей (включая роды, выкидыши), переливаний крови. Уточняют информацию о здоровье имеющихся детей.
- Определяют резус-фактор родителей будущего ребенка.
- Выявляют в крови будущей матери противорезусные антитела (при отрицательном резус-факторе повторяют анализ трижды за период беременности). В случае резкого изменения показателей появляется предположение о возможном конфликте. Если имеется несовместимость АВ0-системы, держат под контролем титр аллогемагглютининов.
- УЗИ (можно обнаружить утолщенную плаценту, многоводие, у плода — увеличенные в размерах селезенка, печень).
При возникновении высокого риска гемолитической болезни плода и новорожденного берут для анализа околоплодные воды на 34 неделе беременности. Следят за содержанием железа, антител, глюкозы, плотностью билирубина.
Новорожденному диагноз ставят на основании проявлений и данных проведенных в лаборатории исследований:
- в анализе (после появления на свет) крови уровень билирубина более 310-340 мкмоль/л, повышается ежечасно на 18 мкмоль/л;
- низкое число эритроцитов одновременно с увеличенное количество ретикулоцитов и эритробластов;
- уровень гемоглобина менее 150 г/л.
Клинические проявления:
- желтый цвет кожных покровов и слизистых;
- обесцвеченные каловые массы;
- темная моча;
- увеличенные селезенка и печень;
- ригидность затылочных мышц;
- опистотонус;
- симптом «заходящего солнца» (направление глазных яблок вниз, радужная оболочка прикрыта нижним веком).
Проводят пробу Кумбса (исследуют неполные антитела), следят за показателями противорезусных антител, аллогемагглютининов у мамы (в крови, грудном молоке).
Проводят дифференциальную диагностику со следующими патологиями:
- анемией;
- внутриутробной инфекцией;
- сильным кислородным голоданием;
- физиологической желтухой и др.
Лечение
В пренатальном периоде лечение гемолитической болезни новорожденных заключается в переливании эритроцитарной массы или ЗПК плоду.
В тяжелых случаях требуется заменное переливание крови, плазмоферез или гемосорбция. Переливают свежезамороженную плазму или эритроцитарную массу.
ЗПК заключается в выведении малыми порциями крови новорожденного и вливанием крови донора. При этом способе удается избавиться от антител матери и восполнить потерю эритроцитов.
Показания к ЗПК:
- непрямой билирубин в крови пуповины больше 60 мкмоль/л;
- повышение данного показателя каждый час более 6-10 мкмоль/л;
- уровень гемоглобина менее 100 г/л.
При легкой и средней тяжести ГБН назначают фармакологические препараты, фототерапию. Применяют:
- внутривенные вливания глюкозы и белковых препаратов;
- витамины С, Е, группы В (для ускорения процессов обмена, улучшения функции печени);
- индукторы печеночных ферментов;
- при сгущении желчи — желчегонные препараты;
- очистительные клизмы;
- сорбенты.
При фототерапии тело новорожденного облучают флуоресцентной лампой (синего или белого цвета), при этом происходит окисление непрямого билирубина с последующим выведением из организма.
Можно ли кормить грудью
Единого мнения на этот счет не существует. Совсем недавно считали, что ребенка прикладывать к груди разумнее спустя 7-14 дней после появления на свет, т. к. антител в молоке уже нет.
Теперь доктора уверены, что грудное вскармливание возможно сразу после рождения, т. к. в желудке новорожденного происходит разрушение антирезусных антител.
Осложнения и последствия
Легкие формы заболевания могут вызвать:
- умственную отсталость;
- косоглазие;
- нарушение двигательных функций;
- задержку психического развития;
- поражение органов слуха.
После ГБН дети склонны к тяжелым аллергическим проявлениям, течению инфекционных заболеваний длительное время, хуже переносят прививки.
В случае тяжелой гемолитической болезни новорожденных по группе крови последствия бывают не всегда благоприятными.
Тяжелое течение патологии для ребенка чревато возникновением осложнений, включая ДЦП, психическое отставание в развитии. Нередко возникают:
- гибель плода (с 28 недели до 7 дней после рождения);
- церебральный паралич;
- инвалидность;
- потеря слуха;
- потеря зрения;
- воспалительные процессы в печени, связанные с застоем желчи;
- нарушение психики.
Тяжелые последствия ГБН способны влиять на дальнейшую жизнь ребенка, поэтому нужно следить за состоянием кожи и при обнаружении изменений обращаться к доктору.
Профилактические мероприятия
Методы профилактики бывают специфическими и неспецифическими. Неспецифические заключаются в применении правильного переливания крови (с учетом группы, резус-фактора).
Специфические — в 1-2 суток после родов или искусственного прерывания беременности требуется введение иммуноглобулина анти-Д (когда у матери отрицательный резус-фактор, а у плода положительный).
При нарастании титра антител в период беременности применяют:
- гемосорбцию (метод детоксикации, который заключается в удалении из крови вредных продуктов в результате контакта с сорбентами в специальном аппарате) для очищения от токсических веществ;
- ЗПК отмытыми эритроцитами 0(I) группы резус-отрицательной на 27 неделе беременности и родоразрешением, начиная с 29 недели.
Женщинам с высоким риском развития ГБН необходимо следовать правилам:
- пользоваться надежными средствами контрацепции и не делать абортов;
- даже после благополучно закончившейся первой беременности ввести антирезусный иммуноглобулин и в дальнейшем вводить данную сыворотку при всех последующих беременностях.
При правильной профилактике женщинам, имеющим отрицательный резус, удастся избежать возможных проблем.
Частые вопросы
Чем опасна гемолитическая болезнь новорожденного?
Если плод резус-положительный, резус-антитела матери прикрепляются к эритроцитам плода и разрушают их (гемолиз). У плода быстрое разрушение эритроцитов начинается, когда он еще находится в матке, и продолжается после рождения. Такое разрушение может приводить к анемии.
Чем опасно ГБН?
При ГБН прежде всего страдает кровь, основными объектами атаки антител матери являются эритроциты, переносящие кислород. В результате ребёнок страдает от разрушения эритроцитов и гипоксии, нарушения процессов метаболизма. Разрушение эритроцитов — это основная причина снижения уровня гемоглобина.
Какие антитела часто вызывают гемолитическую болезнь плода новорожденных?
Основные положения Гемолитическая болезнь плода – это гемолитическая анемия плода, вызванная трансплацентарной передачей материнских антител к эритроцитам плода, обычно из-за несовместимости групп крови матери и плода, часто это антигены Rho(D).
Какой метод терапии применяется при гемолитической болезни новорожденных?
В лечении используются два подхода — консервативный и оперативный. К первому относят фототерапию и инфузионную терапию с внутривенными иммуноглобулинами, ко второму — заменное переливание крови. Формы лечения в зависимости от степени тяжести определяют врачи.
Полезные советы
СОВЕТ №1
При планировании беременности обязательно пройдите анализ на группу крови и резус-фактор, чтобы избежать возможных осложнений для ребенка.
СОВЕТ №2
При появлении первых признаков гемолитической болезни у новорожденного (желтушность кожи, слабость, нарушения пищеварения) срочно обратитесь к врачу для диагностики и назначения лечения.
СОВЕТ №3
Помните, что гемолитическая болезнь новорожденных может иметь серьезные последствия для здоровья ребенка, поэтому следуйте рекомендациям врача и не пропускайте плановые обследования.