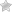Фиброзно-кавернозным туберкулезом называется опасное инфекционное заболевание с аэрозольным (воздушным) механизмом передачи возбудителя, характеризующееся специфическим воспалением легочной ткани. Неправильное лечение этой патологии может привести к сердечно-легочной недостаточности, ателектазу (уплотнению), формированию свищей, кровотечению и нагноению.

Общая характеристика заболевания
Туберкулез диагностируется преимущественно у взрослых. Наиболее высокий уровень заболевания наблюдается в России, Болгарии, Армении, Эстонии, Грузии и Молдове.
Эта патология развивается при неправильном или несвоевременном лечении более легких форм туберкулеза (инфильтративного, очагового, диссеминированного, первичного комплекса).
Заболевание характеризуется фиброзом (заменой функциональной ткани грубой соединительной) и формированием каверн (полостей в области распада клеток).
На долю этой патологии приходится около 5% всех случаев туберкулезной инфекции.
Мнение врачей:
Фиброзно-кавернозный туберкулез легких представляет собой серьезное заболевание, характеризующееся образованием каверн – полостей в легочной ткани. Врачи отмечают, что клиническая картина этого вида туберкулеза может быть разнообразной и зависит от стадии заболевания. Пациенты могут испытывать кашель с отделением мокроты, боль в груди, слабость, потерю веса, повышенную температуру тела. Важно отметить, что фиброзно-кавернозный туберкулез требует комплексного лечения, включающего антибиотики, противотуберкулезные препараты, физиотерапию. Раннее обращение к врачу и своевременное начало лечения играют решающую роль в прогнозе заболевания.

Этиология: основные причины развития
Возбудителем заболевания являются микобактерии. Впервые они были выделены Робертом Кохом в 1882 г.
Особенностями возбудителя инфекции являются:
- способность к внутриклеточному паразитированию;
- длительное сохранение в окружающей среде (слюне, влажных и плохо вентилируемых помещениях);
- чувствительность к дезинфицирующим средствам на основе хлора;
- хорошая устойчивость к щелочам, кислотам, многим антибиотикам и низкой температуре;
- высокая контагиозность;
- способность образовывать L-формы и длительно сохраняться в тканях (бессимптомно).
Главный механизм заражения — аэрогенный (через воздух).
Выделяют следующие пути передачи инфекции:
- Воздушно-капельный (наиболее частый). При чихании микробы распространяются на 8-9 м. Они выделяются вместе с мокротой бронхов в окружающую среду и попадают в дыхательные пути восприимчивых людей.
- Воздушно-пылевой. Имеет меньшее значение.
- Контактно-бытовой. Реализуется через кожные покровы и слизистые. Источниками могут быть игрушки, зубные щетки, посуда, полотенца, слюна и мокроты больных, грязные руки, медицинские инструменты (зонды, шпатели).
- Пищевой (через рот). Встречается редко. Заражение возможно при употреблении мяса больных животных (птицы, скота).
- Вертикальный (от матери к плоду). Микобактерии способны проникать через плацентарный барьер и инфицировать плод.
Причина заражения — тесный контакт с больным или носителем инфекции.
Главным источником инфекции являются люди с активной (открытой) формой заболевания, при которой возбудитель выделяется в окружающую среду.
К предрасполагающим факторам относятся:
- Длительное курение. Способствует ухудшению барьерной функции слизистой бронхов и нарушению работы реснитчатого эпителия.
- Наличие силикоза или силикатоза.
- Снижение иммунитета (при ВИЧ-инфекции, хламидиозе, лейкозах, почечной, печеночной и сердечной недостаточности, раке, после облучения и химиотерапии).
- Гиповитаминоз (недостаток витаминов в организме). Наблюдается при нарушении их всасывания (хронических заболеваниях, гельминтозах) и плохом питании (недостатке в рационе свежих фруктов, ягод и овощей).
- Плохие условия проживания (отсутствие отопления и вентиляции).
- Сахарный диабет.
- Тяжелые операции в анамнезе.
- Хронические заболевания органов дыхания (астма, ХОБЛ, бронхит).
- Алкоголизм и наркомания.
- Отбывание наказания в местах лишения свободы.
В группу риска входят наркоманы, алкоголики, диабетики, заключенные, беженцы, бездомные и люди с иммунодефицитом.
.jpg)
Патогенез
В основе патогенеза фиброзно-кавернозного туберкулеза лежат следующие процессы:
- Проникновение микобактерий.
- Поражение легочной ткани и лимфатических узлов.
- Активизация иммунологических реакций. В ответ на проникновение микобактерий усиливается выработка интерферона, лизоцима, системы комплемента, иммуноглобулинов. Также активизируются клетки. Микобактерии захватываются макрофагами и перевариваются, или же возбудитель сохраняется в фагоците (незавершенный фагоцитоз).
- Гибель макрофагов.
- Гранулематозное воспаление. В тканях образуются бугорки — гранулемы.
- Некроз тканей с образованием полости — каверны. Это округлое образование величиной 2-3 см с 3 стенками без перифокального воспаления. На внутренних границах каверны сохраняются остатки казеозных масс. Полостей может быть несколько.
- Фиброз (разрастание грубой соединительной ткани со снижением воздушности легких).
- Поражение стенок бронхов.
- Другие морфологические изменения (участки ателектаза, эмфизема, пневмосклероз).

Опыт других людей
Клиническая картина протекания фиброзно-кавернозного туберкулеза легких описывается как сложный и опасный процесс. Люди, столкнувшиеся с этим заболеванием, отмечают постепенное ухудшение общего состояния, кашель с гнойным отхаркиванием, повышение температуры тела, потерю веса, а также одышку и слабость. Они подчеркивают, что диагностика заболевания требует комплексного подхода и своевременного начала лечения. Люди с опытом борьбы с фиброзно-кавернозным туберкулезом призывают не заниматься самолечением, а обращаться к специалистам для получения квалифицированной помощи и поддержки.
Заразен или нет
Данная патология относится к деструктивным формам туберкулеза. С мокротой больные выделяют большое количество микобактерий, поэтому заразны для окружающих и должны быть изолированы.


Симптомы и признаки
Наиболее частыми симптомами фиброзно-кавернозного туберкулеза являются:
- Кашель с мокротой. Он приступообразный, постоянный, продолжительный (более 3 недель) и часто будит больных. При кашле обильно выделяется вязкая мокрота с неприятным запахом.
- Кровохарканье. Возникает на фоне сильного кашля и повышения внутригрудного давления, сопровождается повреждением сосудов.
- Влажные хрипы. В большинстве случаев выслушиваются в верхних долях органа.
- Потеря веса. Причина — снижение аппетита на фоне интоксикации.
- Субфебрильная температура тела.
- Сильная потливость. Наблюдается преимущественно в ночное время. Причина — возбуждение центра терморегуляции.
- Слабость и недомогание. Возникают при попадании в кровь токсинов микобактерий.
- Сухость кожи.
- Атрофия мышц.
- Отеки.
- Признаки дыхательной недостаточности (одышка, цианоз).
- Боль в груди на стороне поражения.
.jpg)
Основные формы
По характеру протекания заболевания выделяют стабильную и прогрессирующую формы туберкулеза. В первом случае обострения отсутствуют.
Состояние больных стабильное. При прогрессирующей форме наблюдается волнообразное течение, при котором периоды обострения сменяются фазами ремиссии.
Клиническая картина протекания болезни: фазы
Выделяют следующие фазы заболевания:
- Распад тканей. Симптомы выражены наиболее ярко.
- Образование каверны. После формирования полости симптоматика становится скудной. Преобладает астенический синдром. Возможны умеренное повышение температуры и снижение веса.
- Фиброз (уплотнение тканей). Появляются симптомы хронической кислородной недостаточности (легкий цианоз, одышка, слабость, сонливость).

Методы диагностики
К методам диагностики туберкулеза относятся:
- Опрос. Позволяет выявить основные факторы риска и факт контакта с больными.
- Перкуссия (простукивание тканей). Выявляет притупление звука в зонах фиброза.
- Аускультация (выслушивание). Выявляет ослабление дыхания в местах фиброза, влажные хрипы и бронхиальное дыхание. В области локализации старых каверн выслушивается звук, напоминающий скрип телеги или писк. Часто аускультация неинформативна, т.к. полости могут быть «немыми».
- Рентгенография. Выявляет снижение прозрачности легких, округлые образования, смещение средостения и трахеи в сторону поражения, признаки эмфиземы, изменение корней. Возможен симптом «натянутых струн», когда крупные сосуды определяются в виде прямых теней.
- Клинический анализ крови. Характерны ускорение СОЭ и снижение лимфоцитов. При кровотечении и развитии анемии наблюдается падение уровня эритроцитов и гемоглобина.
- Клинический анализ мочи. Выявляет наличие белка.
- Исследование мокроты. Выявляет микобактерии и эластические волокна, указывающие на распад тканей.
- Компьютерная томография. Требуется в сомнительных случаях. Позволяет получить детальное изображение тканей.
- Туберкулиновые пробы. Выявляют слабоположительные результаты.
- Бронхоскопия (осмотр слизистой бронхов).
Дифференциальная диагностика проводится с другими формами, включая туберкулему, пневмонию, силикозы и опухоли.
Принципы лечения фиброзно-кавернозного туберкулеза легких
Лечение заболевания комплексное.
Оно предполагает:
- Изоляцию и госпитализацию больных. Их помещают в противотуберкулезные диспансеры, которые расположены на окраине или за городом.
- Устранение провоцирующих факторов (отказ от курения и спиртных напитков, лечение соматических заболеваний, нормализацию питания).
- Применение медикаментозных средств (сразу нескольких антибиотиков, симптоматических лекарств).
- Обеспечение полного физического и психического покоя.
- Полноценное питание, богатое белком. Это помогает справиться с кахексией.
- Дыхательную гимнастику.
- Физиопроцедуры.
Медикаментозное лечение длится 4-6 месяцев.
Задачами терапии являются:
- уничтожение микобактерий;
- нормализация веса;
- устранение симптомов (кашля, лихорадки);
- предупреждение осложнений;
- устранение дыхательной недостаточности.
Физиотерапия
Из физиотерапевтических методов лечения фиброзно-кавернозного туберкулеза легких применяются лазерная терапия, индуктотермия и ультразвуковое воздействие. Это дополнение к медикаментозной терапии.
Химиотерапия
Главный метод лечения — применение системных антибактериальных средств, эффективных в отношении микобактерий туберкулеза.
К препаратам 1-ой линии относятся:
- Изониазид. Противотуберкулезный препарат в форме таблеток и раствора для инъекций с бактерицидным действием. Применяется с лечебной и профилактической целями. Противопоказан при гепатите, повышенной чувствительности и детям младше 3 лет. Может вводиться внутримышечно и внутривенно.
- Этамбутол (Этамбусин). Оказывает бактериостатическое действие. Быстро проникает внутрь инфицированных клеток, нарушает синтез РНК и жировой обмен микобактерий. Противопоказан при катаракте, дисфункции почек, непереносимости, ретинопатии, подагре, неврите зрительного нерва, увеитах и кератитах, беременным, кормящим и детям младше 13 лет. Устойчивость возбудителя — менее 1%.
- Стрептомицин. Антибиотик аминогликозидного ряда. Используется в виде порошка, из которого получают раствор для внутримышечных инъекций. Не назначается при мышечной слабости, облитерирующем эндартериите, поражении черепных нервов, церебральной недостаточности, дисфункции почек, беременным и кормящим.
- Рифампицин (Римпин). Бактерицидный антибиотик группы рифамицина. Противопоказан при желтухе, гепатите и поражении почек. С осторожностью назначается при истощении.
- Пиразинамид. Выпускается в форме таблеток. В высокой концентрации действует бактерицидно, убивая микобактерий. Не назначается при печеночной недостаточности.
Их преимуществами являются высокая эффективность и способность проникать в клетки.
Широко применяются комбинированные химиопрепараты, в которую входят:
- Рифакомб (Тубавит). Содержат пиридоксин, рифампицин и изониазид.
- Фтизопирам. Активными компонентами являются пиразинамид и изониазид.
- Ласлонвита (Изокомб, Протуб-4 Плюс, Репин B6). В состав входят витамин B6, пиразинамид, изониазид, этамбутол и рифампицин.
- Фтизоэтам. Содержит этамбутол и изониазид.
Препаратами 2-ой линии являются Канамицин, Циклосерин, Протионамид, Этомид и Ципрофлоксацин.
В лечении используется сразу 4-5 лекарств. В интенсивную фазу терапии дозировка более высокая.
Постепенно ее снижают. По окончании курса терапии проводятся 3-кратное исследование мокроты и рентгенография.
Оперативное вмешательство
Если в течение 4-6 месяцев медикаментозного лечения каверна не заживает и не прекращается выделение микобактерий, то прибегают к операции.
Возможны следующие виды хирургических вмешательств:
- резекция легкого;
- коллапсотерапия;
- пневмолиз;
- торакопластика;
- вскрытие каверны.
Пневмолиз
Пневмолизом называется метод хирургического лечения туберкулеза, при котором за счет пневмоторакса формируется искусственная полость между внутригрудной фасцией и плевральным листком. Это позволяет ускорить заживление каверны и прекратить выделение микобактерий.
Торакопластика
При торакопластике проводится резекция (удаление) ребер.
Цель — уменьшение объема грудной полости, облегчение работы плевры и легких. Данная операция проводится при невозможности выполнения искусственного пневмоторакса.
Противопоказаниями к торакопластике являются сердечная недостаточность, обострение имеющихся заболеваний и наличие крупных каверн.
Резекция
Резекция предполагает удаление пораженной фиброзом и каверной части легкого. Это операция относится к органосохраняющим и проводится под наркозом. После резекции требуются обеспечение проходимости дыхательных путей и расправление легкого.
Операция по вскрытию каверны
Иногда требуется кавернотомия (вскрытие патологической полости). Она проводится при неэффективности консервативного лечения. Эта операция незаменима при крупных и ригидных кавернах, когда резекция противопоказана.
Реабилитация и особенности восстановления организма
Заболевание отличается затяжным течением. Лечение может длиться до полугода и более, а период восстановления затягивается на несколько месяцев.
Реабилитация больных должна включать в себя:
- обогащение рациона источниками витаминов, белка и минералов (фруктами, мясом, рыбой, зеленью, ягодами, орехами, овощами);
- создание благоприятного психоэмоциональной обстановки;
- отдых в санатории;
- физиопроцедуры;
- достаточный ночной сон.
После лечения все пациенты, перенесшие это заболевание, подлежат диспансерному наблюдению.
Прогноз для жизни человека
Прогноз при фиброзно-кавернозном туберкулезе относительно благоприятный. Своевременное лечение в большинстве случаев способствует полному выздоровлению.
Каверна заживает и рубцуется. Иногда полости вновь заполняются казеозной массой. Образуются псевдотуберкулемы. Летальность низкая.
Возможные последствия и осложнения
При неправильном и несвоевременном лечении возможны следующие осложнения:
- Легочное кровотечение. Проявляется кровохарканьем.
- Туберкулезный менингит. Характеризуется воспалением оболочек мозга. Проявляется легкой головной болью, повышением температуры, рвотой, снижением аппетита, судорогами и патологическими сухожильными рефлексами.
- Эмпиема плевры. Гнойное воспаление плевральных листков легких. Симптомы включают озноб, лихорадку, сильную потливость, тахикардию, цианоз губ, боль в груди, вялость и сильную одышку.
- Образование бронхиальных свищей. Патологический канал, соединяющий бронхи с внешней средой.
- Дыхательная недостаточность. Приводит к гипоксии тканей.
- Сморщивание легкого. Является исходом сильного фиброза.
- Эмфизема. Образование крупных воздушных полостей с деструкцией альвеолярных стенок.
Профилактика заболевания
Профилактика туберкулеза бывает специфической и неспецифической. В первом случае проводится вакцинация. Иммунизация требуется новорожденным и детям 6-7 лет.
Для предупреждения туберкулеза необходимо:
- исключить тесный контакт с больными;
- отказаться от курения;
- есть больше фруктов и овощей;
- принимать витамины;
- вести здоровый, активный образ жизни;
- своевременно лечить хронические заболевания;
- повышать иммунитет.
Данные меры снижают риск инфицирования.
Частые вопросы
Чем характеризуется фиброзно кавернозный туберкулез?
У длительно болеющих фиброзно-кавернозным туберкулезом отмечаются симптомы хронической интоксикации, одышка, кашель с небольшим количеством мокроты (до 50-100 мл в сутки), иногда с примесью крови.
Какие признаки при туберкулезе легких?
повышение температуры тела до 37-37,2 °C,повышенное ночное потоотделение,кровохарканье,потеря в весе более чем на 5 кг за последние 12 месяцев,кашель более 2-х недель,боли в грудной клетке или других органах, усиливающиеся в ночное время,общая слабость,Ещё
Что характерно для туберкулеза легких?
Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом. Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
Как лечить фиброзно кавернозный туберкулез?
Кавернозный туберкулез, опасную его разновидность, ведущую к распаду тканей легкого, лечат целым букетом противотуберкулезных препаратов (ПТП). Обычно в комбинацию ПТП входят изониазид, рифампицин, пиразинамид, этамбутол, канамицин (амикацин) и фторхинолон (левофлоксацин или моксифлоксацин).
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы фиброзно-кавернозного туберкулеза легких, такие как кашель, слабость, потеря веса, повышенная температура тела. При их наличии обязательно обратитесь к врачу для диагностики и лечения.
СОВЕТ №2
Следите за своим здоровьем и регулярно проходите профилактические медицинские осмотры. Раннее выявление фиброзно-кавернозного туберкулеза легких повышает шансы на успешное лечение.
СОВЕТ №3
При постановке диагноза и выборе методов лечения доверьтесь опыту квалифицированных специалистов – пульмонологов и туберкулезологов. Не занимайтесь самолечением, так как это может ухудшить состояние здоровья.



-150x95.jpg)