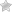Посттромбофлебитический синдром или ПТФС — это сосудистое заболевание, характеризующееся поражением глубоких вен ног. Развивается патология в течение 5-6 лет после первого случая тромбоза нижних конечностей.
Причины и механизм развития
Посттромбофлебитическая болезнь (ПТФБ) является вторичной патологией. Она является продолжением другого заболевания — острого флеботромбоза. Это и есть основная причина ее развития.
Чтобы произошел запуск патологических нарушений в венах конечностей, в них должны сформироваться тромбы. Сам процесс всегда случается быстро и внезапно. Клиническая картина острого флеботромбоза совпадает с таковой при ПТФС. Однако в первом случае все изменения являются обратимыми и продолжаются не более 4 недель. По прошествии этого времени речь идет уже о развитии посттромбофлебитического синдрома или болезни. Чтобы лучше понимать данное нарушение, необходимо рассмотреть его патогенез.
Сначала формируется тромб в глубоких венах. Через некоторое время он исчезает или остается в первозданном виде. В первом случае кровоток восстанавливается частично, но диаметр вены уменьшается. Во втором — стенки сосуда последовательно замещаются соединительной тканью. Она склерозирует вену. Вокруг нее создается паравазальный фиброз. Он сдавливает деформированный сосуд, приводя к увеличению давления и рефлюксу. Подобные изменения через 3-6 лет приводят к посттромбофлебитическому синдрому.
Застои крови наблюдаются преимущественно в областях, локализующихся ниже места повреждения. Нога отекает, причем данное расстройство постепенно приобретает устойчивость к проводимой терапии. На фоне происходящих изменений мягкие ткани испытывают дефицит питательных веществ. Развивается асептическая воспалительная реакция. Она также прогрессирует и влечет за собой появление трофической язвы.
Об этиологии формирования тромбов и развитии впоследствии посттромбофлебитического синдрома ученые спорят до сих пор. Однако им удалось выделить ряд причин, непосредственно влияющих на образование кровяного сгустка:
- Врожденные сосудистые аномалии (варикоз, свищи между артериями).
- Онкологические процессы в организме.
- Гормональные нарушения.
- Последствия оперативных вмешательств.
- Параличи нижних конечностей на фоне инсульта или травмы.
- Инфекции.
В группу риска также входят люди с избыточной массой тела, отсутствием физической активности, злоупотребляющие курением.
Мнение врачей:
Посттромбофлебитический синдром нижних конечностей требует комплексного подхода в лечении, считают врачи. Основными методами являются ношение компрессионного белья, физиотерапевтические процедуры, лекарственная терапия для улучшения кровообращения и снижения воспаления. Важным компонентом является физическая активность, способствующая укреплению сосудов и предотвращению образования тромбов. Некоторым пациентам может быть показано хирургическое вмешательство для удаления тромбов и восстановления нормального кровотока. Регулярное наблюдение у врача и соблюдение всех рекомендаций помогут справиться с посттромбофлебитическим синдромом и предотвратить его осложнения.

Формы и клиническая картина
Пациенты, страдающие посттромбофлебитическим синдромом, жалуются на следующие проблемы со здоровьем:
- боль в пораженной конечности;
- сильные отеки, носящие регулярный или периодический характер;
- усталость в ногах, проявляющаяся ближе к вечеру;
- чувство тяжести после интенсивных физических нагрузок;
- зуд в пораженной области;
- судороги.
Клиническая картина при данной патологии может варьироваться в зависимости от стадии развития, тяжести заболевания и его разновидности. Принятая в современной медицине классификация выделяет следующие формы синдрома: отечно-болевая, варикозная, язвенная и смешанная.
Отечно-болевая
В большинстве случаев отеки при данной патологии напоминают таковые в случае с варикозным расширением. Появляются они по причине сбоев в оттоке жидкости из тканей, циркуляции лимфы.
Сначала кожа в зоне поражения приобретает припухлость по вечерам. Отек может распространяться на область лодыжки и бедра. Пациенты часто испытывают трудности с застегиванием обуви. После пальпации припухлости в этой части остается ямка. С утра отечность частично пропадает.
Еще одним проявлением данной формы посттромбофлебитического синдрома нижних конечностей является боль. Она носит распирающий характер, усиливается каждый раз при длительном нахождении в одном положении. Иногда скованность и усталость в пораженной конечности сопровождается судорогами. Эпизоды усиливаются после ходьбы и в ночное время суток.

Опыт других людей
Как лечить посттромбофлебитический синдром нижних конечностей – вопрос, который волнует многих. Люди, столкнувшиеся с этим заболеванием, делятся своим опытом и советами. Одни рекомендуют комплексное лечение, включающее применение медикаментов, физиотерапию и компрессионное белье. Другие отмечают важность регулярных физических упражнений и здорового образа жизни. Некоторые выделяют значимость профилактических мер, таких как контроль веса и избегание длительного стояния или сидения. Важно помнить, что каждый случай индивидуален, и перед началом лечения необходимо проконсультироваться с врачом.
Варикозная
У 60-70% пациентов с прогрессирующей формой синдрома развивается варикозное расширение вен. В патологический процесс преимущественно вовлекаются боковые глубокие вены главных венозных стволов стоп и голени.
На начальном этапе наблюдаются единичные мелкие сосудистые образования. Локализуются они под коленями и имеют синюшный оттенок. При надавливании на пораженную область кожа бледнеет. По мере прогрессирования патологии происходит зарождение бугорчатых венозных образований. Их диаметр варьируется от 2 до 4 мм. Одновременно с этим пациенты жалуются на сильный зуд по ходу больного сосуда. На финальном этапе наблюдается трофическое поражение кожи. Размер венозных узлов составляет уже до 9 мм. При ходьбе больные испытывают сильную боль.

Язвенная
У 10% больных с посттромбофлебитическим синдромом имеются трофические язвы. Локализуются они преимущественно в области лодыжек и голени. Их появлению предшествуют следующие симптомы:
- кожные покровы темнеют, гиперпигментируются;
- появляются выраженные уплотнения;
- в глубоких слоях подкожно-жировой клетчатки наблюдаются признаки воспаления.
Трофические язвы обладают склонностью к вторичному инфицированию, что требует более длительной терапии.
Смешанная
Смешанная разновидность синдрома диагностируется чаще всего. Для нее характерно совмещение проявлений трех других разновидностей патологии с преобладанием одних или других на различных этапах развития.
Диагностика
Лечением пациентов с сосудистыми заболеваниями ног занимается врач-флеболог.
Диагностика начинается с изучения жалоб больного, изучения клинической картины и анамнеза. Особое внимание уделяется физикальному осмотру. При посттромбофлебитическом синдроме кожа на пораженной конечности сухая и пигментированная, возможны трофические язвы. Однако поставить диагноз, основываясь только на осмотре и жалобах пациента, невозможно. Поэтому обязательно назначается комплексная диагностика. Она включает в себя проведение следующих процедур:
- УЗИ вен. Помогает в определении локализации поражения.
- Радионуклидная сцинтиграфия. Необходима для выявления нарушений в системе оттока венозной крови.
- Рентгеновское исследование вен с применением контрастного вещества. Проводится с целью оценки состояния венозной системы, выбора тактики лечения.
- Термография.
Лабораторные методы диагностики в данном случае неинформативны.
Лечение
Лечение вен нижних конечностей должно проходить под контролем специалистов. В зависимости от формы болезни и тяжести ее течения терапия может носить консервативный или оперативный характер.
Коррекция образа жизни
Начинать лечение следует с коррекции образа жизни. Всем пациентам врачи рекомендуют придерживаться следующих правил:
- Ограничить тяжелые нагрузки. Одновременно с этим необходимо продумать физическую активность с целью предупреждения застойных явлений в конечностях.
- Отказаться от пагубных привычек.
- Заниматься лечебной физкультурой с дозированной нагрузкой. Все упражнения должен подбирать специалист.
- Придерживаться диеты. Питание подразумевает исключение продуктов с компонентами, сгущающими кровь.
Важным условием лечения являются регулярные консультации у флеболога, проведение УЗИ для оценки состояния венозного кровотока.
Медикаментозная терапия
Медикаментозная терапия подразумевает использование средств, оказывающих благоприятный эффект на стенки сосудов, препятствующих образованию тромбов, уменьшающих интенсивность воспалительных процессов. Такое лечение проводится курсами по 2-2,5 месяца.
Стандартная схема медикаментозной терапии состоит из трех этапов. Сначала пациенту назначают антитромбоцитарные и антиоксидантные препараты, нестероидные противовоспалительные средства. Если синдром сопровождается трофическими язвами, дополнительно требуется прием антибиотиков и антисептиков. На втором этапе к уже используемым медикаментам добавляют репаративные средства и поливалентные флеботоники. Завершающая стадия сопровождается применением местных лекарств. Они оказывают ранозаживляющий эффект, нормализуют гемодинамику в сосудах.
Физиотерапия
Основная цель физиотерапии — улучшить общее состояние больного. Все процедуры подбираются врачом с учетом стадии синдрома и индивидуальных особенностей организма пациента. Они помогают нормализовать кровообращение, существенно улучшить отток лимфы.
Одной из наиболее популярных процедур является электрофорез. С его помощью нанесенные на кожу лекарства быстрее попадают к очагу поражения. Для улучшения активности мышечных волокон врачи назначают массаж и электролечение. Сделать кровь более жидкой позволяют ванны с сероводородом и процедуры с применением инфракрасного лазера.
ЛФК
Разгрузочная гимнастика для нижних конечностей является неотъемлемой частью терапии. Врачи рекомендуют делать ее в течение дня и в утренние часы. Основная цель перечисленных ниже упражнений заключается в облегчении оттока крови, укреплении мышц голени:
- Поднятие ног до уровня 90°.
- Вращательные движения ступнями.
- Подъем на носочки с последующим постепенным опусканием на пятки.
- Ходьба босиком только на пальцах.
Подробнее об упражнениях и методике их выполнения должен рассказать флеболог в ходе консультации.
Применение компрессионного трикотажа
Компрессионная терапия необходима всем больным, страдающим нарушениями работы венозной системы. Данный метод лечения достаточно эффективен. Девять из десяти пациентов в скором времени отмечают улучшение самочувствия.
На начальных этапах патологии предпочтительнее использовать специальные бинты, позднее их можно заменить компрессионными гольфами или чулками. Надевать последние рекомендуется утром, не вставая с постели. При появлении дискомфорта в ходе использования компрессионного белья его следует заменить бандажом из цинкосодержащих бинтов. Подобный трикотаж является своеобразной профилактикой венозной гипертензии.
Народная медицина
Для облегчения общего состояния допустимо использовать рецепты народной медицины. Например, компрессы с медом или из настоя простокваши с полынью. Положительно себя зарекомендовали настой крапивы и чай из листьев орешника.
Однако эффективность подобного лечения не имеет подтверждения научными исследованиями. Поэтому к его помощи следует прибегать в качестве дополнения к основному курсу и после согласования с врачом.
Операция
Когда консервативная терапия не приносит результатов, а состояние пациента ухудшается, рекомендуется хирургическое вмешательство. Для удаления пораженных вен применяются различные методики (сафенэктомия, операция Пальма, шунтирование). Процедуры осуществляются с применением общей или местной анестезии. Поэтому в ходе вмешательства пациенты не испытывают дискомфорт.
Вариант операции определяет врач. Однако до выполнения процедуры необходимо добиться полного восстановления движения крови по сосудам. В противном случае состояние больного может ухудшиться.
Возможные осложнения и прогноз
Врачи предупреждают, что полное излечение посттромбофлебитического синдрома не представляется возможным. При условии грамотно подобранной терапии и следования рекомендациям медиков удается добиться стойкой ремиссии.
В противном случае возрастает вероятность появления осложнений. Например, к трофической язве может присоединиться инфекция. Не исключается риск развития гангрены, по причине которой пораженную конечность чаще всего ампутируют. Кроме того, при подобном синдроме в организме всегда присутствует очаг хронического воспаления, негативно отражающийся на работе иммунной системы.
Частые вопросы
Как лечить Посттромботический синдром?
Терапия посттромботического синдрома преимущественно консервативная и включает традиционные методы: местное лечение трофических расстройств, ношение компрессионного белья, лечебную физкультуру и гимнастику, физиотерапию и фармакотерапию, направленную на купирование симптомов хронической венозной недостаточности.
Что характеризует Посттромбофлебитический синдром нижних конечностей?
Основные симптомы: боль, отёк, вторичное варикозное расширение подкожных вен на голени и бедре, пигментация и истончение кожных покровов. Беспокоят распирающие боли в икроножных мышцах, чувство тяжести, нередки судороги.
Что такое ПТФС нижних конечностей?
Посттромботическая болезнь (или ПТФС -посттромбофлебитический синдром) – патологическое состояние, которое развивается после тромбозов в глубоких венах. Это заболевание проявляется отеком и трофическими язвами голени.
Какие препараты назначают при тромбофлебите?
Золотым стандартом лечения тромбофлебита является хирургическая операция. Она предотвращает распространение процесса на глубокие вены, а также сводит на нет риск развития тромбоэмболии. Современные вмешательства проводятся через небольшие разрезы, что значительно сокращает сроки выздоровления пациента.
Полезные советы
СОВЕТ №1
При лечении посттромбофлебитического синдрома нижних конечностей важно соблюдать рекомендации врача и принимать прописанные препараты строго по расписанию.
СОВЕТ №2
Для улучшения кровообращения и снижения отечности рекомендуется регулярно заниматься физическими упражнениями, такими как ходьба, плавание или йога.
СОВЕТ №3
Не забывайте об использовании компрессионного белья, которое поможет уменьшить отечность и улучшить качество жизни при посттромбофлебитическом синдроме.